Time-in-range: is dit de maatstaf die we moeten volgen voor een optimale bloedsuikerspiegel?
Glucose is de belangrijkste energiebron in ons lichaam en wordt dan ook door bijna elke menselijke cel gebruikt voor het aanmaken van ATP (moleculaire energie). We halen glucose uit onze voeding en gewoonlijk worden onze bloedglucosespiegels streng gereguleerd, voornamelijk door de lever.
Insuline is het belangrijkste hormoon dat de bloedglucosespiegel onder controle houdt. Het wordt geproduceerd door de pancreas en bevordert de opname van glucose uit het bloed naar de cellen. Glucagon is een tweede sleutelhormoon in de regulatie van de bloedglucosespiegels en gaat de effecten van insuline tegen. Beide hormonen werken in op de lever, de spieren en het vetweefsel (1).
Het is belangrijk dat we onze glucosewaarden binnen een gezond bereik houden. Als onze glucosewaarden te laag zijn (<3,9 mmol/L) krijgen we te maken met hypoglykemie en de symptomen kunnen variëren van prikkelbaarheid en beverigheid tot bewustzijnsverlies en beroertes.
Hoge bloedglucosewaarden kunnen aanleiding geven tot concentratiestoornissen, overvloedig drinken, frequent urineren, hoofdpijn, misselijkheid en vermoeidheid. We moeten er daarom allemaal naar streven onze bloedglucosewaarden binnen een gezond bereik te houden, omdat onregelmatige of extreme waarden op termijn ook tot ernstigere aandoeningen kunnen leiden (1).
Bloedglucosewaarden meten en beheren
Om onze bloedglucosewaarden doeltreffend in het oog te kunnen houden, moeten we ze kunnen meten en bijhouden. Voor de meeste tests dient echter bloed te worden geanalyseerd. Deze tests omvatten de meting van de nuchtere glucosewaarden, een orale glucosetolerantietest en/of de meting van geglycosyleerd hemoglobine, ook bekend als HbA1c (1). Het meten van onze nuchtere glucosewaarden of het beoordelen van de glucoserespons na het eten zijn goede analysemethoden om te beoordelen of uw bloedglucosewaarden gezond zijn. Als de nuchtere waarden van een persoon hoger zijn dan normaal, is er sprake van een zogenaamd "impaired fasting glucose" (IFG). De bloedglucoserespons na inname van suikers kan ook aangeven of uw bloedglucosewaarden gezond zijn. Als uw glucosewaarden twee uur na de consumptie van glucose hoger zijn dan 7,8 mmol/l, hebt u een zogenaamde verminderde glucosetolerantie (“impaired glucose tolerance” of IGT). Zowel IGT als IFG worden beschouwd als prediabetische toestanden (1,2). Een laatste maatstaf is HbA1c. Glucose in ons bloed bindt zich aan eiwitten, koolhydraten en vetten, en de mate van glycosylering (versuikering) is evenredig met uw gemiddelde bloedglucose, aangezien de binding van glucose aan hemoglobine onomkeerbaar is. Rode bloedcellen hebben een levensduur van 10-12 weken en daarom bieden HbA1c metingen een inschatting van uw gemiddelde glucosewaarde over de afgelopen drie maanden. Dit is dus een betrouwbare waarde, gezien ze informatie verschaffen over een langere periode, en zijn zo de gouden standaard geworden voor diagnostische metingen (1).
Technologie luidt nieuw tijdperk van glucosecontrole in
Continue glucosemeters (CGM's) meten voortdurend de bloedglucosewaarden en geven real-time updates. Ze meten het glucosegehalte via een pijnloze micronaald in een zender ter grootte van een knop en sturen de gegevens door naar een ontvanger of smartphone. De zender blijft 1-2 weken zitten en u kunt ermee zwemmen/douchen enz. CGM’s kunnen dus een gedetailleerd inzicht geven in het verloop van iemands bloedglucosewaarden en ons zo van nieuwe beoordelingscriteria voorzien die nog relevanter zijn dan HbA1c metingen.
Time-in-Range (TIR) is een van deze nieuwe metingen en weerspiegelt de hoeveelheid tijd die een persoon doorbrengt binnen een bepaald bloedglucosebereik. Voor gezonde mensen ligt dit tussen 3,9 en 7,8 mmol/L. Het bepalen van de TIR vereist CGM-monitoring en geeft een inzicht van het aantal glucose-excursies (hoge pieken en diepe dalen in de bloedglucosespiegel) gedurende de dag (3).
De pieken zijn het duidelijkst na het eten en worden postprandiale glucose (PPG) genoemd. Het zijn deze postprandiale excursies waar we het meest op moeten letten. Grote klinische onderzoeken en systematische reviews hebben namelijk aangetoond dat de grootste risicofactoren als gevolg van ongezonde glucosewaarden niet toe te schrijven zijn aan onze nuchtere glucosewaarden, maar wel aan onze PPG. PPG-excursies verhogen ons risico op hartziekten, beroerte, atherosclerose, blindheid, nierziekten en neuropathieën. Veel mensen denken ten onrechte dat deze risico's alleen voor diabetici gelden, maar het risico neemt dramatisch toe naarmate de bloedglucosewaarden het normale bereik overschrijden (4,5).
Time-in-range demonstratie
De Time-in-Range is dus ontzettend belangrijk. Andere metingen kunnen u een indicatie geven of uw glucosewaarden - gemiddeld genomen - binnen het gezonde bereik liggen, maar ze bieden geen inzicht in het optimaliseren van uw gezondheid. Een vergelijking van HbA1c met TIR illustreert dit punt. In de drie onderstaande gevallen hebben alle drie de proefpersonen dezelfde HbA1c-waarde. Ze hebben echter een heel verschillende Time-in-Range.

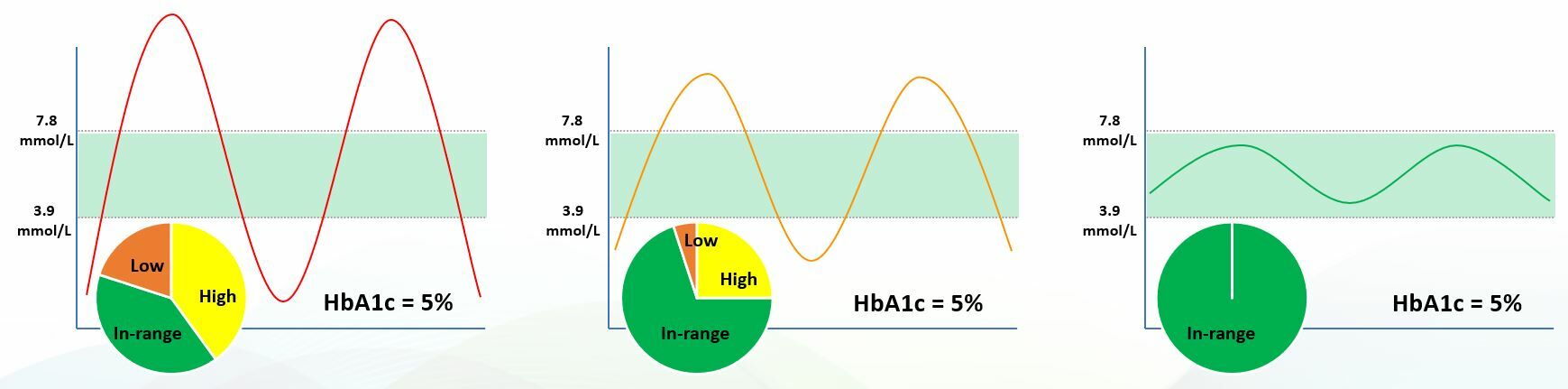
De eerste persoon heeft slecht gecontroleerde glucosewaarden, met gevaarlijke pieken en dalen en brengt meer tijd buiten het gezonde bereik door dan erbinnen. De persoon in het midden voldoet aan de huidige richtlijnen, maar is nog steeds 30% van de dag buiten het optimale bereik, waardoor hij/zij meer risico loopt op oxidatieve schade aan de gevoelige weefsels in het hart- en vaatstelsel, de ogen en de nieren. De persoon rechts is geoptimaliseerd en brengt 100% van de tijd door binnen een strak en gezond bloedglucosebereik. De gezonde situatie in de derde grafiek is waar iedereen naar zou moeten streven. En dit is waar een kwalitatief extract uit de witte moerbei ons kan helpen. De actieve stoffen uit het blad van de witte moerbei verlagen de grote pieken en elimineren de crashes in uw bloedglucose na het eten. Zo kan u de hele dag een gezond glucoseniveau handhaven.
REFERENTIES:
- McMillin JM. Blood Glucose. In: Walker HK, Hall WD, Hurst JW. Clinical Methods: The History, Physical, and Laboratory Examinations. 3rd edition. Boston: Butterworths; 1990. Chapter 141.
- Nathan et al. Impaired fasting glucose and impaired glucose tolerance: implications for care. Diabetes Care, 2007; 30 (3).
- Gabbay et al. Time in range: a new parameter to evaluate blood glucose control in patients with diabetes. Diabetes & Metabolic Syndrome, 2020; 12:22.
- Wang et al. Clinical Update: Cardiovascular Disease in Diabetes Mellitus: Atherosclerotic Cardiovascular Disease and Heart Failure in Type 2 Diabetes Mellitus – Mechanisms, Management, and Clinical Considerations. Circulation, 2016; 133: 2459-2502
- Shiraiwa et al. Postprandial hyperglycemia is a better predictor of the progression of diabetic retinopathy than HbA1c in Japanese type 2 diabetic patients. Diabetes Care, 2005; 28: 2806-2807
